メディカルチェック
第7話 肝臓の話
肝臓は人間の最大の臓器です。
身体に必要な蛋白を作り脂質代謝を行い、解毒作用を行います。
また肝臓は、沈黙の臓器ともいわれ、発症当初は全身倦怠感・微熱のみで、黄疸(皮膚の色が黄色に染まってくる病状)が出現して初めて肝臓の病気に気づくこともあります。
● 肝機能とは?
では肝臓機能検査とは何を調べれば良いのでしょうか?
人間ドックや集団検診を受けたことのある方は、成績一覧表を見てください。
その中の血液検査に肝機能という項目があると思います。
GOT(AST)、GPT(ALT)、γ-GTPが三大肝機能検査です。
最近では、献血の際にもサービスで調べてもらえるようです。
その3項目が基準値内であれば、ひと安心です。
問題なのはその基準値を超えている方です。
γ-GTPのみ高い、という方はまずご自身の酒量を考えてみてください。
週2日の休肝日(一滴も呑まないんですよ!)を作ってますか?
肝臓は自己再生修復能力がありますので、節酒・禁酒のみでだいぶ数値が改善することがあります。
酒を呑みながら、『γ-GTP値、中性脂肪値とゴルフのスコアを競い合い』という冗談があるようです。
● 精密検査の必要な方
「わたしは酒も呑まないし、体重も標準だし(脂肪肝が否定できます)、定期的に薬も服用していない(薬剤性肝障害が否定できます)のに肝機能の数値が高い」
という方は慢性肝障害の疑いがあります。
そうした方のなかで過去に輸血を受けたことのある方は、B型肝炎、C型肝炎の疑いがありますので医療機関をすぐ受診してください。
より詳しい血液検査や腹部超音波検査(お腹にゼリーを塗って調べる、痛くない検査です。妊娠中の方でもできます)を受ける必要があります。
● B型肝炎、C型肝炎
最近、マスコミでC型肝炎関連の記事を目にします。
A型肝炎というのもありますが、慢性化、劇症化(短期間に症状が悪化し死亡率が高くなること)がほとんどありませんので、今回は解説を省きましょう。
B型・C型は血液や体液を介して感染します。そのためにB・C型肝炎ウイルス発見前の輸血による感染、夫婦間感染、母子(妊娠時)感染、注射針(現在は使い捨てですが)による感染があります。
B型肝炎はワクチンが開発されてますので、感染する機会があったとしても予防や治療を行うことができます。
一方、C型肝炎は発見されてまだ十数年しか経っておりませんので、現時点ではワクチンは開発されていません。
また、C型肝炎は肝硬変や肝臓がんに移行する率が高い(C型の方すべてが移行するのではありませんよ)といわれていますので、早期発見、定期検査が重要であります。
しかし、C型肝炎についてもインターフェロンという薬剤が開発・改良されて新たな治療戦略も発表されていますので、C型肝炎と診断されても落ち込まずに、前向き、積極的に治療に参加してください。
次回は肝硬変と肝臓がんのお話しです。
第8話 肝硬変と肝臓がん
肝硬変とは?
さまざまな肝臓病の進行した状態が肝硬変です。
文字通り肝臓が萎縮し硬くなり機能低下に陥った病態です。
肝硬変の自覚症状、診断
初期には目立った症状はなく、全身倦怠感や食欲不振です。
病態が進行してくると、黄疸、腹水、意識障害(肝性脳症)、易出血症をきたします。
血液検査で肝機能をチェックし、さらに必要時はB型肝炎・C型肝炎の検査をします。
血液検査で肝臓に異常が認められると判断された場合は、腹部超音波検査(エコー)、腹部CT検査を追加します。
● 肝硬変の合併症
腹水、肝性脳症、食道静脈瘤が重大な合併症です。
「最近、食欲がなく、食べてないのにお腹が出てきて、体重が増えている」という方は腹水の可能性があります。
腹部超音波検査を受けましょう。
「肝臓病を持っている人が最近ボオーッとしている。なんとなく性格が変わってきた」というときは、肝性脳症が考えられます。
血中のアンモニアを測定して診断します。
肝臓病を持っている方は年2回の胃ファイバースコープ(胃カメラ)を受ける必要があります。
吐血をきたす疾患のなかでも一番恐い食道静脈瘤が発生しているかどうかを見極めるためです。
食道静脈瘤破裂は多量の出血をきたし、出血性ショックで危険な状態に陥ります。
昔は破裂時に命を落していましたが、最近は、硬化療法といった内視鏡手術で静脈瘤を潰すこともできるようになりました。
● 肝硬変の治療
前述の合併症をきたした場合は原則的に入院治療となりますが、病状がコントロールされている場合は、食事療法、薬物治療を中心とした外来治療で充分です。
● 肝臓がん
日本では胃がん、肺がんに次いで多く、現在も増え続けています。
肝臓がんの90パーセントが肝硬変を伴っていると言われており、肝硬変の患者さんは、綿密な経過観察、定期検査が必要であります。
具体的には、血液検査(腫瘍マーカー)、腹部超音波検査、腹部CT検査ですが、肝臓がんも早期に発見されて、肝機能が良好であれば手術療法が可能です。
手術不能がんでもアルコール(エタノール)でがん細胞を壊したり、血管カテーテルを使ってがん細胞の栄養血管を塞ぐ、という新しい治療法が開発されており、手術以外の治療選択肢も増えてきています。
ビールのおいしい季節ですが、週2回の休肝日をつくり、肝臓をいたわって夏を乗り切りましょう。
第9話 胆石症
メディカルチェックコーナーも、残すところ本稿を含めて4話となりました。
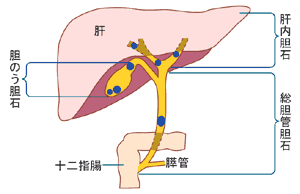 今回は胆石症のお話しです。胆石というと「胆嚢に石がある病態」と思われてますが、胆嚢のほかにも総胆管(右図)や肝内に石があっても胆石といいます。
今回は胆石症のお話しです。胆石というと「胆嚢に石がある病態」と思われてますが、胆嚢のほかにも総胆管(右図)や肝内に石があっても胆石といいます。
人間ドックや健康診断で腹部超音波検査(エコー)を受ける機会が増えてきたために、胆石と診断される方が増えていると思います。
40歳を過ぎると約9パーセントの方に胆石保有者がいるという
データもあります。
また、生活習慣病の代表格である高脂血症(コレステロールや中性脂肪が高い)の方が増えてますので、ますますこの病気は増加するだろう、といわれています。
では、胆石症の症状とはどのようなものでしょうか。
代表的な病状は、突然に起こる上胸部や右肋骨下部の痛みです。
胆石に胆嚢炎を伴いますと、発熱・黄疸がでてきます。
前述した腹部超音波検査や血液検査が診断に役立ちます。
さらに、超音波内視鏡検査(EUS)や内視鏡的逆行性胆管造影(ERC)といった専門的な検査もあります。
胆石があっても症状の無い方がいらっしやいますが、頻繁に症状をきたしたり、胆嚢炎を繰り返したり、複数の大きな石がある方は治療が必要です。
内科的には、体外衝撃波療法(体外から衝撃波を当てて石を砕く方法)や内視鏡的総胆管截石術(内視鏡下で総胆管結石を回収する方法)が行われています。
外科的には胆嚢摘出術があります。
最近は開腹手術をしなくとも腹腔鏡を使って胆嚢を切除する方法が普及しており、入院日数の短縮、早期の社会復帰に貢献しております。
症状がなくとも、「胆石」と診断された方は年に2回、6ヵ月ごとに腹部超音波検査をお受けになって、胆石の数や胆嚢の状況をチェックしてもらいましょう。
次回は膵臓のお話しです。


